<白内障>
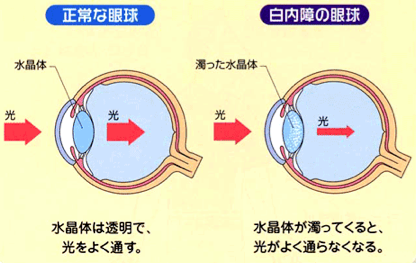
眼の中のレンズの役割を果たしている水晶体が濁る病気です。糖尿病やアトピー、外傷など他の病気に伴う場合も有りますが、基本的に人間の水晶体はみな多かれ少なかれ年齢とともに黄ばみ、濁ってきます。眼球の中にスリガラスができるわけですから、メガネをしても視力がでなくなったり、光がまぶしい、コントラストが落ちる、などの症状がでてきます。進行を少し遅らせる目薬は以前からありますが劇的な効果は期待できず、日常生活で困るようになれば手術による治療が必要となります。
<緑内障>
〜 40才を超えたら眼科受診を! 〜古くは「青そこひ」と恐れられた病気で、特徴的な視神経乳頭(眼底への神経の入口)の変化を伴い、視野(見える範囲)が欠ける病気です。岐阜県多治見市で行われた大規模疫学調査では40才以上の方の20人に1人が緑内障だという事実が明らかになりました。またこれまで眼圧(眼の圧力)が高いために神経が圧迫を受けると考えられていましたが、日本人の緑内障のほとんどは高眼圧を伴わない正常眼圧緑内障であることも分かりました。基本的に一度欠けた視野は戻らず一方通行の病気であるため、早期発見、早期治療開始がなによりも重要になります。また初期にはほとんど症状もないため自発的な眼科検診や人間ドック等の眼底チェックが必要です。現在は視野検査による自覚的検査のみならず、光干渉断層計(OCT)という網膜断面を撮影する装置で他覚的に調べる事も可能となっており、視野検査で異常がでない初期の段階から見つけられる場合も有ります。当院には緑内障解析にも秀でたニデック社の最新OCTを置いておりますのでご相談下さい。
<視野狭窄のイメージ>




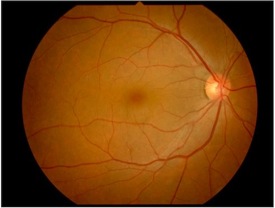
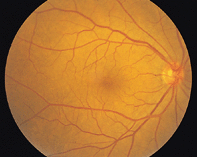
正常視神経乳頭
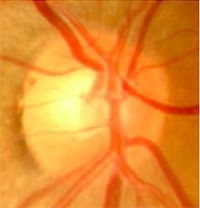
緑内障視神経乳頭:陥凹が拡大。
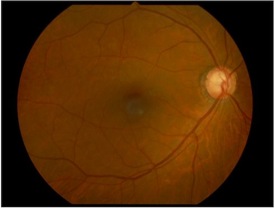
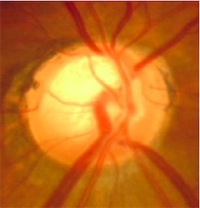
緑内障と診断された場合には視野検査を定期的に行いながら、点眼を使って眼圧をコントロールしていきます。「緑内障は失明する病気」と落胆される方を多く見受けますが、現在は点眼薬も進歩し、新しいレーザー手術も開発されました(当院SLTのページをご覧下さい)。進行が止められない場合には観血的手術となりますが、多くの方はそこまでいたらず良好な視野を維持できる事がほとんどです。必要以上に怖がることはありませんが、いい加減に放置することは厳禁で「仲良くつきあう」ことが大切です。
<糖尿病網膜症>
〜 糖尿病と診断されたら、眼底も定期チェックを! 〜糖尿病はいまや国民病ともいわれる全身に合併症を起こす怖い病気であり、眼科においても糖尿病網膜症は常に失明原因の筆頭にあげられます。網膜の出血や血流障害から、悪化すると眼底に悪い新生血管を伴う増殖膜が発生し網膜剥離や眼内の大出血、緑内障などを来たし失明します。とにかく失明回避を第一に治療を行いますが血糖が悪いと病状の沈静化に苦労する事も少なくなく、不幸な結果に遭遇する事もしばしばです。また糖尿病黄斑症という網膜の中心が腫れる疾患も多くみられ、長引くと視力が下がって戻りません。網膜症は発症させない事が理想ですが、もし発症してしまった場合には進行しないようにする事が重要で、そのためには内科との連携、生活習慣の改善、眼底の定期チェックと適切なタイミングでの治療が重要となります。
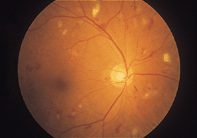
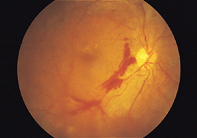
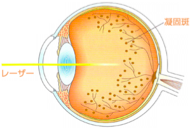
増殖網膜症に至った場合には硝子体手術が必要になることがあります。
<飛蚊症(ひぶんしょう)>
〜散瞳(目薬をいれて瞳を開く)検査を勧めます。 〜白い壁や青空などをみたときに黒い点や糸くず、ヴェールのような濁りが見える症状です。
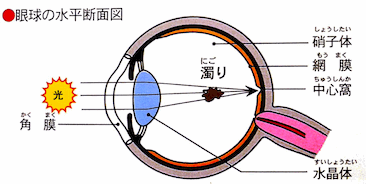
病気ではない場合(生理的)も多いのですが、とくに「急に増えた」「大きなものが飛んできた」「突然もやがかかった。」「ぴかっと光が見える(光視症)」など変化が有ったときには要注意です。網膜剥離やぶどう膜炎(眼の中の炎症)、硝子体出血等の重症疾患の可能性があり、悪化させないよう安静にして早めの眼底検査が必要です。その際には「散瞳検査」といって目薬をいれて眼底を隅々まで診察する必要があり、数時間まぶしくなりますので運転せずに御来院下さい。